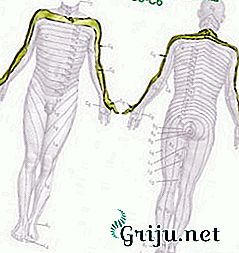
Парамедиальная грыжа
Парамедианная грыжа диска l4 l5
Протрузия (выпячивание) между 4-м и 5-м поясничными позвонками, по частоте возникновения грыж, находится на втором месте. Этот отдел страдает из-за неправильной осанки, особенно во время сидячей работы. Нефизиологичное положение тела сидя, нагрузку на позвоночник увеличивает в три раза. При парамедианной грыжа диска l4 l5 лечение хирургическое применяют только после отсутствия эффекта от консервативных методов.
Парамедианная грыжа диска c5 c6
Шейные позвонки наиболее уязвимы при травмах (особенно у спортсменов и после ДТП), дегенативные изменения в позвоночнике происходят, в первую очередь, именно в этом отделе из-за того, что позвонки здесь меньших размеров и наименее развиты мышцы, по сравнению с остальными отделами позвоночного столба.
Фото: боль при поражении диска c5-c6
Симптомы и признаки
На стадии развивающейся патологии симптоматика выражена слабо и позиционируется пациентом как тупые, ноющие боли в спине (пояснице, шее) из-за усталости или перенапряжения. Но со временем, если не уделить должного внимания "усталости", она перерастает в интенсивный болевой синдром, вызывает нарушение двигательной функции конечностей, приводит к нарушению в работе внутренних органов.
Если имеется парамедианная грыжа диска с6 с7, возникают жалобы на онемение пальцев кистей или всей руки, слабость мышц, болевой синдром в месте локализации грыжи, а также головные боли мигренеподобного характера, возможно ухудшение зрения и слуха.
Правосторонняя или левосторонняя парамедианная грыжа диска l4 l5, вызывает дисфункцию нижних конечностей (обеих или одной, со стороны поражения) в виде тремора, слабости, снижения чувствительности. Возникают выраженные боли в пояснице, присоединяются нарушения в работе органов малого таза.
Лечение
Схема лечения всех видов парамедианных грыж схожа и начинается с консервативной терапии, если нет показаний к экстренной операции. Только при наличии показаний или отсутствии результата от такого лечения применяют хирургический способ удаления грыж.
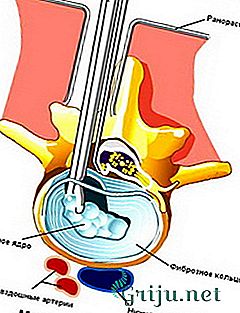
Фото: микродискэктомия
Медикаментозная терапия в первую очередь заключается в назначении:
- нестероидных противовоспалительных средств;
- миорелаксантов;
- кортикостероидов;
- обезболивании;
- средств, улучшающих трофику (питание) тканей.
Применяют лекарства, как в виде инъекций, мазей так и вводят их непосредственно через прокол, в место локализации грыжи. После снятия болевого синдрома и ликвидации очага воспаления, назначают массаж, ультразвуковую терапию, ударно-волновую терапию, лечебную гимнастику, иглорефлексотерапию, используют позвоночный бандаж, применяют вытяжение позвоночника, как аппаратное, так и ручное.
Если специалистом установлено, что необходима операция, она выполняется нейрохирургами с помощью современных средств, сводящих к минимуму постоперационный травматизм. Микродискэктомия, применение импланта, лазерная вапоризация диска — каждый вид оперативного вмешательства подбирается индивидуально.
Послеоперационный период и реабилитация
Успех от операции закрепляется правильным ведением пациента в послеоперационном периоде. В первые дни показан покой и значительное ограничение физической активности, рекомендовано ношение корсета. Необходимо правильно дозировать нагрузки, увеличивая их постепенно. Сидячая работа разрешена только спустя месяц после операции и не более 30-45 минут в день, за руль разрешается присаживаться не ранее 1-1,5 месяцев и лишь на непродолжительное время.
В реабилитационный период оправдано применение физиолечения, массажа, показано плавание и занятие лечебной гимнастикой. Щадящий режим жизненной активности должен соблюдаться пациентом не только в первые месяцы, но и в отдаленном восстановительном периоде.