Грыжей называется то заболевание, которое характеризуется патологическим выхождением структур из своего природного анатомического положения. Такая патология встречается редко (8% из всех встречающихся грыж). Часто эта болезнь сопровождает работоспособный слой населения (мужчины и женщины от 30 до 40 лет). Отдельной категорией грыж шейного позвонка является грыжа Шморля, которая чаще всего диагностируется в детский и подростковый возраст.
Образование межпозвоночной грыжи шейного отдела считается опасным явлением: в этом отделе позвоночника проходит множество важных для жизни точек регуляции, такие как центры сердцебиения или пищеварения. Кроме этого на протяжении шейного участка проходят ветви сонной артерии и яремной вены — сосуды, регулирующие кровоток головного мозга.
Как образуется патология
Для того чтоб понять механизм образования шейной грыжи, необходимо представить структуру позвоночника.
Шейный отдел позвоночника состоит из 7 позвонков, среди которых наиболее выделяются два — атлант — первый позвонок, и аксис — второй после него. Остальные пять являются стандартными и не отличающимися друг от друга.
Для того чтоб эти позвонки между собой крепко соединялись и выполняли заданную функцию, необходимо сочленение. Роль последнего играют межпозвоночные диски, представляющиеся волокнисто-хрящевыми пластинками (позвонки любого уровня не соприкасаются между собой). На периферии этих пластинок образуются фиброзные кольца, в середине которых располагается студенистое ядро, находящееся в состоянии постоянной компрессии. Его функция — амортизация нагрузки, которая возлагается на шейный отдел позвоночника. Такую целостную компактную структуру можно назвать суставом.
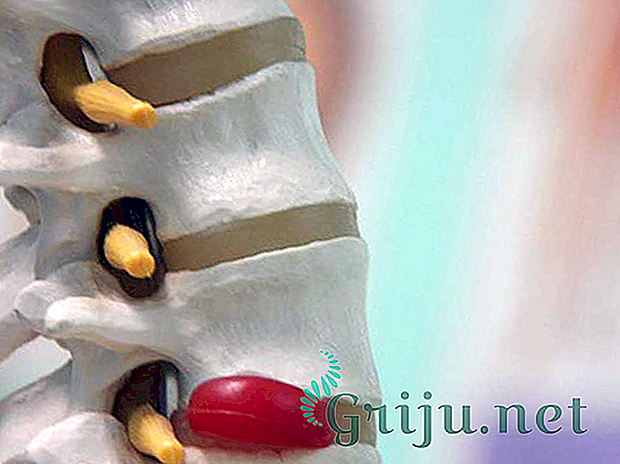
Собственно суть межпозвоночной грыжи шейного отдела позвоночника заключается в том, что на протяжении шейного отдела структуры межпозвоночного диска выходят за нормальные границы сустава, чаще всего во внутреннюю сторону, то есть в канал, где проходит спинной мозг.
Однако существуют и другие положения грыжи шейного отдела:
- Передние грыжи: они обращены в сторону брюшной полости. Нередко такой вид грыж вовсе не имеет клинических проявлений, так как их контур не касается нервных окончаний.
- Боковая локализация: располагаются такие грыжи по бокам от межпозвоночного диска, не заходя в канал спинного мозга.
- Грыжи позвонков на уровне С6-С7. Патология на таком уровне выделяются в отдельную категорию: грыжи такого расположения оказывают давление на проходящую артерию и нерв, вызывая при этом ряд неспецифических симптомов.
- Циркулярные или круговые: такой вариант характер при выпячивании ядра со всех сторон шейных позвонков.
Выделят такие группы причин возникновения грыжи в этом отделе:
- Инволюционные (возрастные) изменения. Они сопровождаются ухудшением кровоснабжения межпозвоночных дисков, и, как следствие — нарушение трофики ядра и окружающих его тканей. Различные травмы шеи способствуют и увеличивают риск формирования грыжи.
- Первичные болезни, на фоне которых возникает патология. Среди таких недугов на первое место становится остеохондроз и болезнь Бехтерева, которые сопровождаются разрушением межпозвоночных дисков. Также фоном для развития патологии могут служить другие заболевания, чья суть упирается в нарушенный гормональный баланс.
- Постоянные нагрузки или травмы шейного участка. Под эту категорию подпадают люди, чья жизнь связана с профессиональной нагрузкой, где им подолгу приходится принимать неестественные положения шеи. Примером могут послужить представители активных и экстремальных видов спорта (боксеры, бойцы, гонщики, велосипедисты).
- Образ жизни. Сюда входят люди, имеющие преизбыточный вес (увеличивается нагрузка на позвонки), курящие, ведущие сидячий режим.
- Генетическая предрасположенность, при котором люди имеют врожденные аномалии строения позвонков или их ненормальное взаиморасположение.
Симптомы грыжи шейного отдела позвоночника
На первых этапах течения, болезнь не подает признаков своего существования. Вначале больные иногда могут жаловаться на неопределенный дискомфорт в области шеи, и даже боль, усиливающаяся при различных движениях и нагрузках. Разгар клинической картины появляется тогда, когда грыжа достигла критических размеров, и ее контуры активно соприкасаются с нервными окончаниями и проходящими сосудами. Симптомы могут быть как неспецифическими, так и специфическими.
К первой группе относится:
- неочевидная и внезапная острая боль в области шеи и рука;
- невозможность сделать полное круговое движение головой;
- парестезии (нарушение чувствительной сферы): онемения рук, чувство ползания мурашек;
- резкие и внезапные перепады артериального давления;
- головокружение;
- чувство слабости мышц;
- быстрая утомляемость;
- раздражительность и нарушение сна;
- диффузные (расплывчатые) боли в области сердца.

Специфические симптомы определяются конкретным местоположением грыжи:
- Расположение на уровне между вторым и третьим позвонком:
- хронический болевой синдром;
- онемения языка и окружающей его области. Языком становится трудно управлять, тот тяжело поддается;
- субъективное ощущение комка в горле;
- утрудненные движения головой и шеей
- ухудшение зрения.
- Расположение между третьим и четвертым:
- постоянная боль в шее, в ключицах;
- мышцы шеи трудно поддаются управлению;
- боль при поднятии плеч;
- болевые прострелы в шее.
- Локализация между четвертым и пятым:
- боли и слабость на плече с одной стороны;
- ослабление мышц-сгибателей и мышц-разгибателей плеча и трудности в отведении его в сторону.
- боль или онемения в лопатке.
- ощущение боли может усиливаться при подъеме руки.
- Расположение между пятым и шестым позвонком:
- боль чаще всего встречается на поверхности рук или локтя;
- трудности при сгибании локтевого или лучезапястного сустава;
- боль появляется в состоянии покоя мышц и позвоночного столба;
- парестезии: онемения рук, покалывания, чувство жжения кожи.
- Локализация грыжи между шестым и седьмым:
- Трудности в разгибании и сгибании пальцев рук и мышц предплечья:
- ощущения жжения, ползания мурашек и онемения.
- местоположение грыжи между седьмым шейным и первым грудным:
- слабость кистей, "ватные руки";
- трудности в письме ведущей рукой и затруднения при выполнении всяких мелких манипуляций;
- парестезии.
При прикосновении и сдавливании грыжей сосудов появляются следующие симптомы:
- ушной шум;
- нарушение ровности походки;
- расстройства координации между мышцами-сгибателями и разгибателями;
- постоянные боли в голове;
- перед глазами возникают "мушки";
- снижение концентрации внимания, ухудшение работоспособности.
Для такой патологии характерен корешковый синдром, который проявляется такими признаками:
- боль, начинающаяся с шеи и переходящая на область лопатки, затылок и плеч;
- кожа в этой области со временем теряет чувствительность — больному все труднее дается ощущение температуры, прикосновения или боли;
- ослабление или полная потеря мышечной силы.
Как диагностируется болезнь
При обнаружении у себя или у близких людей такой клинической картины следует обратиться к неврологу. Врач проведет дифференциальную диагностику с другими болезнями, имеющими схожу картину.
К таким заболеваниям относится:
- Доброкачественные или злокачественные новообразования спинного мозга.
- Наличие метастазов в структурах позвоночника.
- Повреждение спинного мозга на фоне сахарного диабета.
Также специалист проведет общий осмотр, и назначит инструментально-диагностические процедуры.

Исследования для диагностики:
- Магнитно-резонансная томография. Этот метод позволяет визуализировать грыжу, а именно: ее размеры, местоположение и стадию формирования выпячивания.
- Компьютерная томография.
- Рентгенография позвоночника. Метод позволяет найти признаки остеохондроза или спондилоартроза.
- Контрастная миелография. С помощью него врачам удастся изучить проходимость ликворных путей в спинном мозгу.
- Электромиография. Суть метода заключается в исследовании электрической активности мышц.
Лечение грыжи
Терапия всякого недуга имеет свои цели.
При лечении грыжи врачи стараются достичь таких ориентиров:
- Иммобилизация и фиксация шейного участка позвоночника, не дающая выпячиваю развиваться и воздействовать на структуры нервной системы.
- Устранение воспалительных процессов путем использования медикаментозных средств.
- Восстановление и укрепление ослабленных мышц. Развитие мускулов, поддерживающих состояние и физиологические изгибы позвоночного столба.
В клинике рассматриваются две ветви лечения — консервативная терапия и хирургическое вмешательство. Первый вариант становится приоритетным, когда признаков расстройства кровообращения и дыхания нет, и когда в целом жизнь пациента не находится под угрозой.
Мероприятия при консервативном подходе:
- Медикаментозное лечение. Оно включает в себя использование противовоспалительных препаратов (диклофенак, ибупрофен), миорелаксирующих средств, хондропротекторов и блокады пораженных областей.
Действия миорелаксантов заключается в расслаблении напряженных мышц. Расслабление зажатых мускулов ведет к снятию мышечного блока, следствием чего является снижение давления. Хондропротекторы по своему действию укрепляют межпозвоночные диски и улучшают его питание. Блокада же позволяет снять воспаление.
- Физиотерапия. Эта ветвь лечения используется совместно с медикаментозной. Она включает себя:
- магнитотерапию;
- электрическую стимуляцию током ослабленных мышц;
- электрофорез.
- Лечебная физкультура. Упражнения назначают в первую неделю пребывания в лечебнице. Уже через семь дней и более пациенту рекомендуется выполнять упражнения в локте и лучезапястном суставе.
При состоянии, когда больной страдает нарушением кровообращения головного и спинного мозга, и когда консервативное лечение оказалось неэффективным — показано хирургическое вмешательство.
Выделяют такие виды оперативных манипуляций:
- Гидропластика грыжи. Суть операции заключается в вымывании выпячивания физиологическим раствором под высоким давлением. После операции не остается рубцов. Такое вмешательство почти не вызывает травматических осложнений.
- Лазерное грыжесечение. Лазерный луч направляется на окружающее выпячивание и заставляет его буквально испаряться.
- Эндоскопия. Этой вариант операции производится с помощью эндоскопа. Хирурги рассекают и удаляют грыжевые ткани. Проводится под местной анестезией.
- Ламинэктомия грыжи. Такая модель вмешательства предполагает удаление костной ткани позвонка. Как результат — образуется большое пространство. Таким образом восстанавливается местное кровообращение, нервы не соприкасаются с тканями и не вызывают болей.
- Дисэктомия. Этот способ является классическим в хирургии грыж. В большинстве случаев дисэктомия назначается при грыжах большого размера. Операция проводится под общей анестезией. В ее ходе удаляется грыжа и вместо поврежденного межпозвонкового диска вставляется протез, изготовленный из титанового материала.
Осложнения и последствия недуга
Запущенное течение грыжи шейного отдела ведет к множеству осложнений.
Среди них выделяют:
- Нарушение двигательной функции верхних конечностей, что проявляется слабостью рук и трудностью в выполнении мелких движений. Самым опасным является развитие паралича или парез мышц.
- Ухудшение или полное исчезновение чувствительности кожи. По ходу прогрессии заболевания изначально ухудшается чувствительность на кончиках пальцев и в дальнейшем распространяется на область кистей и предплечья.
- Вынужденное неправильное положение шеи. Это явление обусловлено напряжением мышц с одной стороны и ослаблением с другой.