Блокада позвоночника быстро и эффективно избавляет от боли, вызванной дегенеративными изменениями в межпозвоночных дисках. Принцип действия процедуры — временное выключение сегмента рефлекторной дуги при острой боли.
Этот метод лечения не только снимает болезненность. Благодаря вводимым препаратам убирается мышечный гипертонус, улучшается кровообращение в окружающих тканях. Применение блокады целесообразно при миозитах, межпозвоночной грыже, невритах и прочих патологиях опорно-двигательной системы.
Причины грыжи и способы обезболивания
Блокада позвоночника при грыже производится при обострении болевого синдрома.
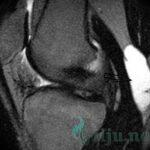
Грыжа или пролапс — состояние, когда через образовавшуюся трещину в межпозвоночном диске студенистое содержимое выходит наружу, а сам диск выпячивается за пределы позвоночного столба, вызывая сдавливание корешков спинномозговых нервов. Основная причина — чрезмерные физические усилия или травмы.
Делать блокаду целесообразно при неосложненном пролапсе, который вызывает только временное ухудшение состояния, не ограничивая амплитуды движений. При грыже, вызывающей постоянные рецидивы болевого синдрома, требуется оперативное вмешательство.
 Блокады при грыже в позвоночнике делятся по видам препаратов:
Блокады при грыже в позвоночнике делятся по видам препаратов:
- противовоспалительные: во время инъекции вводятся кортикостероиды;
- анестезирующие: лидокаиновая или новокаиновая блокада;
- смешанные: в лекарственном препарате собраны компоненты, обеспечивающие наиболее эффективное обезболивание.
По технике проведения классифицируют процедуру следующим образом.
- Паравертебральная блокада. Препарат вводится в проекцию перирадикулярных точек позвоночного столба. Инъекции делаются внутримышечно, подкожно, внутрикожно, в область корешков — периневрально.
- Эпидуральная. Проводится при обострении грыжи поясничного отдела. Лекарство вводят к корешковым нервам в эпидуральную клетчатку, находящуюся между внутренним краем межпозвоночного отверстия и основной линией твердой оболочки, защищающей спинной мозг.
По месту введения лекарственного вещества:
- интраламинарная блокада межпозвоночной грыжи: лекарство вкалывается по условной линии между позвоночными отростками;
- трансфораминальная: введение анестетика осуществляется в места выхода спинномозговых нервов из межпозвоночных отверстий.
Вернуться к оглавлению
Техника проведения блокад разного вида
Процедуры проводят в рентгенооперационной.
При паравертебральной блокаде пациента укладывают на живот, определяют пальпацией место, где максимально больно. Укол с анестетиком делается в район пораженного нервного корешка. Затем ставят следующую инъекцию, вводя более длинную иглу на расстоянии 4 см от остистых отростков, постепенно обкалывая всю область болезненно реагирующих нервных корешков.
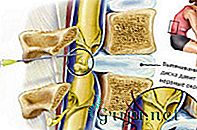 Требуется выполнить от 3 до 6 проколов, все зависит от болевых ощущений. В район поперечного отростка игла вводится до упора, а затем ее направляют под углом так — чуть вынимая, но полностью не выводя — чтобы препарат прошел под отросток.
Требуется выполнить от 3 до 6 проколов, все зависит от болевых ощущений. В район поперечного отростка игла вводится до упора, а затем ее направляют под углом так — чуть вынимая, но полностью не выводя — чтобы препарат прошел под отросток.
Делать блокаду необходимо под рентгенологическим контролем — только так риск осложнений сводится к минимуму. Эффект после процедуры сохраняется до месяца.
Эпидуральную анестезию проводят с помощью специального оборудования. Во время нее используется контрастное вещество, которое помогает следить, как препарат расходится по позвонкам и омывает нервные корешки. Наблюдения проводятся с помощью флюороскопа. Затем контраст должен пройти по кровотоку. Вводят анестетик в ту зону, где больно в большей степени.
После процедуры, длящейся около 50- 60 минут, пациент должен находиться под медицинским контролем. Реакция на анестетик может выражаться в проявлении слабости, частичном парезе кишечника, онемении конечностей. Через 2-3 часа неприятные ощущения проходят.
Вернуться к оглавлению
Противопоказания к блокаде и побочные эффекты
К процедуре локального обезболивания имеются следующие противопоказания.
 Новокаиновая блокада не проводится при аллергии на новокаин, которая встречается у многих больных.
Новокаиновая блокада не проводится при аллергии на новокаин, которая встречается у многих больных.- Не выполняют ее при наличии брадикардии, синдроме слабости синусного узла, предсердной блокаде высоких степеней.
- При заболеваниях, имеющихся в анамнезе: эпилепсии, артериальной гипотонии, миастении — аутоиммунном заболевании, характеризующимся нервно-мышечной патологией.
- При заболеваниях печени, вызывающих нарушение ее функции.
У 5% пациентов после эпидуральных блокад и у 1% при паравертебральных возникают следующие побочные эффекты:
- Вытекание мозговой жидкости вследствие прокола твердой мозговой оболочки, защищающей спинной мозг. Имеет негативные последствия, например, понижение внутричерепного давления.
- Кровотечения и образование гематом.
- Сосудистые повреждения, вызывающие жжение в области введения препарата и анафилактический шок.
- Инфицирование, сопровождаемое лейкоцитозом.
- Возникновение коллапса — проявления острой сосудистой недостаточности.
- Появление неврологических осложнений.
- Нарушение работы мочевого пузыря.
Учитывая возможность негативных последствий и уровень развития современной медицины, в настоящее время блокаду проводят только в тех случаях, когда имеются выраженные противопоказания к оперативному лечению.
Нейрохирурги успешно проводят декомпрессию нервных корешков различными методами, предотвращая возможный рецидив заболевания.
Для диагностики успешно применяют методы мануальной терапии и магниторезонансное обследование.