Синдром грушевидной мышцы — сдавливание седалищного нерва, которое характеризуется сильными болевыми ощущениями, покалыванием и онемением в области ягодиц, бедер и всей конечности. Болевые ощущения распространяются по ходу разветвления седалищного нерва. Эта патология отличается значительным болевым синдромом, но не является опасной для жизни человека и требует оперативного лечения в редких случаях. Купировать болевой синдром не сложно, используя медикаментозные препараты и физиотерапевтические методы лечения. Важнее распознать причину, которая вызывает данный синдром.

Что такое синдром грушевидной мышцы?
Синдром грушевидной мышцы — это достаточно распространенная туннельная невропатия, характеризующаяся сильными болями в зоне ягодиц, которые распространяются по мере прохождения седалищного нерва. Таким образом, боль может иррадиировать в паховую область, бедра и лодыжки. Основные проявления вызваны компрессией седалищного нерва, а также сосудов, окружающих его.
Грушевидная мышца имеет форму равнобедренного треугольника, который берет начало в нижней части позвоночника и смыкается с верхней частью бедренной кости. Чрезмерное сокращение грушевидной мышцы вызывает ее увеличение в объеме (утолщение) в районе брюшка, что приводит к значительному сужению подгрушевого хода. Сосуды и нервы, находящиеся там, существенно сдавливаются, что и провоцирует болевой синдром. При этом основное давление приходиться на ствол седалищного нерва. Поскольку седалищный нерв проходит сквозь толщу брюшка мышцы, то его компрессия достаточно существенная.
Функция этой мышцы — отведение в сторону бедер, а также их ротация наружу (то есть развороты ступней и ног). Основная функция грушевидной мышцы обеспечивать начальную стадию движений при ходьбе и беге, когда человек только пытается сделать шаг.
Туннельная невропатия также возникает при неудачно сделанных инъекциях, когда происходит травматизация нервных корешков. В этом случае развивается напряжение данной мышцы, что вызывает компрессию седалищного нерва и кровеносных сосудов.
Данная патология встречается часто у пациентов, страдающих дискогенным радикулитом. Возникающее в мышце рефлекторное напряжение провоцирует развитие нейротрофических явлений, которые вызваны ирритацией крестцовых и поясничных корешков.
Если грушевидная мышца воспалена и раздражена, то седалищный нерв тоже претерпевает воспалительные метаморфозы. Чаще всего с такой патологией сталкиваются спортсмены, а именно атлеты — бегуны. Болевые ощущения проявляются резко и остро, однако патология развивается медленно. Обычно после растяжек боль не прекращается, а только усиливается.
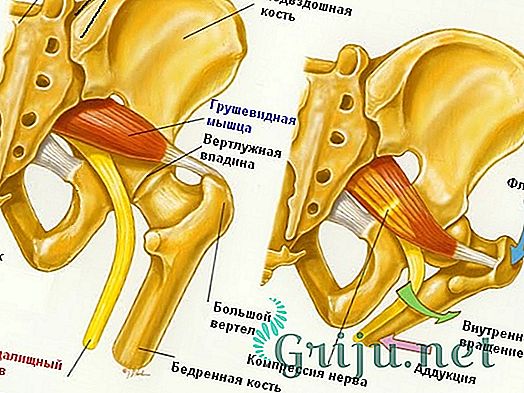
Причины развития синдрома грушевидной мышцы
Хорошо известно, что данный синдром возникает в результате чрезмерной нагрузки на органы малого таза, что в результате приводит к компрессии нервных волокон и кровеносных сосудов. Причины могут быть первичными и вторичными.
Первичные причины возникают в следующих случаях:
- значительные нагрузки на мышцы;
- простуда и переохлаждение;
- длительное нахождение в неудобной и однообразной позе;
- мышечное напряжение;
- неудачно выполненная инъекция в область грушевидной мышцы;
- травмы крестца и поясницы;
- травмы позвоночника.
Вторичные причины вызваны различными патологиями, а синдром развивается на их фоне. Чаще всего это связано с заболеваниями пояснично — крестцового отдела и позвоночника.
Вторичные причины развиваются в результате следующих недугов:
- сакроилеита;
- стеноза поясницы;
- гинекологических заболеваний;
- остеохондроза;
- опухолей позвоночника;
- поясничной дорсопатии;
- оссифицирующего миозита.
Симптомы туннельной невропатии
Основным симптомом синдрома является стойкая и неподдающаяся терапии боль. Как правило, она сочетается с другими клиническими симптомами. При этом данный синдром начинается совместно с люмбалгией (поясничными болями), которые через 15 дней трансформируется в ишиалгию (воспаление седалищного нерва).

Синдром грушевидной мышцы включает в себя следующие синдромы:
- местные симптомы, которые вызваны непосредственно сокращением грушевидной мышцей;
- нейропатические, которые обусловлены ишиалгией (сжатием и воспалением седалищного нерва);
- сосудистыми проявлениями, которые спровоцированы компрессией сосудов, проходящих в подгрушевидном канале.
Чрезмерно сокращающаяся мышца вызывает перманентную тянущую, ноющую боль в области ягодиц. Так, даже легкая ходьба, попытка приседать и положить ногу на ногу усиливает боль и неприятные ощущения. А снижение болевых ощущений наблюдается при разведении ног в сторону. Однако полностью устранить боль и дискомфорт все же не удается.
К тому же такие болезненные ощущения дополняются люмбалгией и ишиалгией, а также парезами стопы и голени. В тяжелых случаях даже возможно появление "конской" или "болтающей" стопы.
Перемежающаяся хромота вызвана не только сдавливанием артерий, но и их спазмированием. К тому же в патологический процесс вовлекаются как крупные и средние, так и мелкие артерии. Также наблюдается побледнение кожи на ноге и похолодание пальцев ног.
Возможны специфические симптомы — дисфункция прямой кишки и уретры, которая появляется в результате вторичных сокращений мышц таза. С этим связаны неприятные ощущения в процессе дефекации, паузы перед мочеиспусканием и дискомфортом в гениталиях во время полового акта.
Диагностика
Диагностика недуга представляет определенную сложность, поскольку болевой синдром появляется в момент определенных движений. Основная диагностика основывается на пальпации области позвоночника. Таким образом, можно определить участок, на котором наблюдается уплотнение мышц.
Также незаменимыми способами диагностики являются следующие положительные тесты:
- Тест Фрайберга (появление боли при вращении бедра внутрь).
- Тест Битти (боль при попытке поднять колено, лежа на другом боку).
- Тест Пейса (боль при сгибании бедра и внутренней его ротации).
- Тест Миркина (медленные наклоны вперед без сгибания коленей);
- Тест Бонне-Бобровниковой (ротация внутрь бедра).
- Тест Гроссмана (спазмирование ягодиц при поколачивании).
- Возникновение боли по ходу распространения седалищного нерва.
Помимо этого прибегают к следующим инструментальным методам диагностики:
- электромиографии (ЭМГ);
- компьютерному томографу (КТ);
- магнитно — резонансной томографии (МРТ);
- рентгенографии.

Как лечить синдром грушевидной мышцы
Лечение осуществляется по двум направлениям:
- медикаментозное;
- немедикаметозное.
Медикаментозное лечение
Для купирования болевого синдрома и снятия воспаления как седалищного нерва, так и грушевидной мышцы применяют следующие препараты:
- нестероидные противовоспалительные средства НПВП (диклофенак, мовалис, индометацин)
- миорелаксанты;
- препараты, улучшающие микроциркуляцию крови;
- анальгетики.
- для расслабления мышц и снятия спазма, в этом случае назначают спазмолитики, данные препараты купируют патологическое сокращение мышц, обычно это препараты на основе дротаверина.
При сильно выраженном болевом синдроме проводят лечебную блокаду. При этом само брюшко грушевидной мышцы обкалывают анестетиком. При блокадах в качестве лечебных средств назначают глюкокортикостероидные препараты, как правило, двухэтапного действия, которые оказывают быстрый и длительный эффект. Их введение значительно уменьшает болевой синдром, воспаление и отек самой мышцы и оболочки седалищного нерва.
Эффективны компрессы с анестетиками, димексидом и кортикостероидными препаратами. Их прикладывают на поясничную область в районе ущемленного седалищного нерва.
Важной частью комплексного лечения являются:
- физиотерапевтические процедуры;
- массаж;
- мануальная терапия;
- рефлексотерапия при помощи иглоукалывания;
- вакуумная и лазерная акупунктура.
Лечебная физкультура, проводимая опытным инструктором, призвана расслабить грушевидную мышцу. Она отлично дополняет лечение и препятствует применению высоких доз анальгетиков.

После острого периода необходимо выявить причину патологии и провести консервативное лечение. Без таких мер лечение теряет смысл, а приступы ишиалгии будут постоянно повторяться.
Физиотерапевтическое лечение
При выраженных болевых ощущениях медикаментозная терапия сочетается с физиопроцедурами. Наиболее эффективными физиотерапевтическими методами являются:
- вакуумная терапия;
- лазеропунктура;
- иглорефлексотерапия.
Правильно выполненная акупунктура оказывает отличное терапевтическое действие. Активизируя биологически активные точки, устраняются спазмы, улучшается кровообращение и питание тканей. Физиопроцедуры лазером совершенно безопасны, устраняют отек и боли, способствуют быстрому восстановлению тканей и улучшают двигательную активность.
Массаж
Наряду с лекарственными препаратами и физиотерапией хорошее действие оказывает массаж пояснично — ягодичной области. Массаж лучше начинать на ранней стадии болезни. Он начинается с разминания позвоночной зоны с постепенным переходом на поясницу и ягодицы. Необходимо знать, что массаж не во всех случаях приводит к хорошему эффекту, поэтому его выполнение должно проходить под чутким вниманием лечащего врача. Массаж начинают с прорабатывания ягодицы на больной стороне, затем массируют заднюю поверхность нижней конечности. Курс массаж должен составлять до 20 сеансов, а чрез месяц его можно повторить вновь.
Лечебная физкультура
Отличным дополнением к основной терапии является упражнения лечебной физкультуры. Гимнастические упражнения должны проводиться длительное время, поэтому придется запастись волей и терпением. Существует одно обязательное условие касательно упражнений, которые будут приведены ниже: их необходимо выполнять в строго представленной последовательности.
Итак, эффективны следующие упражнения:
- Лечь на спину, согнуть ноги в коленях, затем свести и развести колени. Когда колени соприкасаются, то нуждаются в определенном толчке. Движение должно длиться около 20 секунд.
- Лечь на спину, плечи прижать к полу. Затем одну ногу согнуть в колене, а другую выпрямить. Движения выполняют поочередно. Ладонью, которая находится противоположно к согнутой ноге, прижать к полу. В таком положении необходимо задержаться несколько секунд. Затем повторить с другой ногой.
- Лежа на спине согнуть ноги в коленях и задержать их в воздухе (на весу). Больную ногу закинуть на здоровую, примерно как в позе лотоса. Затем обеими руками обхватить бедро ноги, которая является опорной, и потянуть ее на себя. При этом происходит растяжение мышечной ткани, она становится эластичной и пластичной, а спазмы устраняются.
- Для этого упражнения пациенту потребуется помощник. Сесть на твердую поверхность, широко расставить стопы, колени согнуть и попытаться их соединить. Одной рукой надо опереться о пол, вторую протянуть вперед и попытаться подняться. Если локоть выпрямлен полностью, то помощник берет свободную руку и помогает пациенту полностью выпрямить туловище. При этом колени разводятся.
- Упражнение проводится с экспандером. В положении стоя один конец завязывается к крепкой опоре, а второй проводится через стопу с поврежденной стороны. Надо встать к опоре боком и преодолевая препятствие через сопротивление эластичной ленты, отвести конечность вбок насколько это возможно. Возвращается нога на исходное место медленно, получая нагрузку на другую конечность.
- В положении лежа поставить ноги на пол, согнуть их в коленях, соединив ступы и колени вместе. Аккуратно и медленно наклонить соединенные колени то в одну, то в другую сторону.
- Встать на четвереньки, поврежденную конечность согнуть в колене, отвести ее в сторону, затем осторожно выпрямить, опять встав на четвереньки. Повторить действия с другой конечностью.
- Сесть на стул, чтобы ноги по сравнению с туловищем были в 90 градусов. Затем положить поврежденную конечность на здоровую. Медленно наклониться вперед к коленям, сохраняя спину ровной.
Сколько времени нужно на реабилитацию
Такие сроки обычно индивидуальны, но при своевременном и адекватном лечении можно устранить симптомы патологии достаточно быстро, особенно при соблюдении всех рекомендации и советов врача. Как правило, полное восстановление происходит от двух недель до месяца. Помимо специальных упражнений в период восстановления можно заниматься плаваньем, использовать тренажеры и ездить на велосипеде. Перед тем, как заняться какой — либо деятельностью следует обратиться к врачу за рекомендацией.
Профилактика
Профилактика заключается в следующем:
- избегать монотонных и однообразных движений;
- носить удобную обувь на небольшом каблуке (женщинам);
- неудобная обуви способна вызвать неправильное положение ступни;
- проводить растяжение и разогрев тела перед занятиями спортом;
- избегать физических упражнений, которые вызывают болевые ощущения;
- не носить и не поднимать тяжести;
- своевременно лечить полученные травмы;
- вести здоровый и активный образ жизни.