Многим женщинам боль во время родов изначально кажется чем-то неимоверно страшным, в особенности тем, кто еще никогда не рожал. И когда приближается час испытаний, они упрашивают докторов провести предварительное обезболивание для облегчения страданий. Быстрое и радикальное уменьшение боли посредством введения препарата в спинномозговой канал известно уже давно. Современная пренатальная медицина стала практиковать эпидуральную анестезию (ЭА) во время родов сравнительно недавно. Для многих женщин — это радостная весть, для других — повод к сомнению. Также неоднозначно мнение самих врачей в отношении ЭА. Давайте глянем на эту проблему с обеих сторон.

Эпидуральная анестезия во время родов: методика проведения
Хотя и говорят, что эпидуральная анестезия — абсолютно безопасная процедура, "слепое" прохождение иглой эпидурального пространства, если у анестезиолога нет опыта, все же сопряжено с риском случайного повреждения мозговой оболочки или вены.
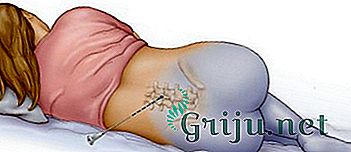
- В поясничном отделе на уровне L3 — L4 в остистую связку позвонков производится пункционный прокол иглой.
- Анестезиолог, вводя иглу, вначале чувствует сопротивление связки, и видит, что раствор по трубке не движется.
- По свободному продвижению иглы и раствора можно судить, что сопротивление пройдено и она — в эпидуральном пространстве.
- В иглу затем вводится тоненькая трубочка катетер, а игла вытаскивается.
- ЭП наполнено жировой клетчаткой, соединительной тканью, нервными ветвями и венозными сплетениями — это обеспечивает быструю блокировку нервных импульсов и локальному обезболиванию в течение 10 — 15 минут.
- При эпидуральной анестезии обычно применяют анестетики (анальгин, лидокаин и т. д.).
- Подача анестетика в катетер начинается с тестовой дозы — 3 — 5 мл.
- Анестетик во время всей процедуры подается дробными порциями, не больше 5 мл — такая тактика подачи не приведет к тотальной спинномозговой блокаде, если анестетик случайно попадет в кровеносный сосуд или субарахноидальное пространство.
При попадании в субарахноидальное пространство не более 5мл анестетика возможна лишь субарахноидальная блокада — тоже ничего особо хорошего, но все же лучше, чем спинномозговая.
Самое болезненное при родах — схватки, поэтому введение лекарства через катетер начинают при симптомах активизации родовой деятельности.
После родов подача лекарства прекращается, и катетер вытаскивается.
Разные точки зрения врачей на эпидуральную анестезию
В разных клиниках подход к эпидуральной анестезии дифференцированный:
- Где-то обезболивание начинают с первых же маточных сокращений;
- В других клиниках анестезия производиться, когда врач констатирует раскрытие шейки матки не менее 3 — 5 см.
Также отличаются и мнения по поводу продолжительности обезболивания:
- Одни врачи проводят анестезию весь период родов, считая, что она вообще не оказывает никакого влияния на стимулирование или угнетение родовых схваток.
- Иные прекращают введение препарата в самый решающий момент родов — выходе плода: по мнению некоторых специалистов-акушеров, ЭА притормаживает родовую деятельность, и схватки могут прекратиться.
- Есть, кстати, и обратная точка зрения, что введение анальгетиков оказывает релаксирующее действие на мышцы таза, и плод буквально выскальзывает наружу.
Положительное влияние эпидуральной анестезии во время родов
- Для нервных впечатлительных женщин с низким болевым порогом чувствительности эпидуральная анестезия во благо, так как вместе с болью снимает нервно-психологическое напряжение, тревогу и страх.
- В то же время женщина при анестезии находится в сознании и может контролировать ход родов.
- Препарат вводится не в кровь, значит риск для плода минимален.
- Для многих рожениц благотворно и понижение давления во время анестезии, так как артериальная гипертензия у беременных бывает довольно часто.

Отрицательные стороны и возможные осложнения

- Любое проникновение в спинномозговой канал так или иначе рискованно:
- можно повредить спинномозговую оболочку, нервы или сосуды, что вызовет серьезные осложнения.
При надлежащем контроле со стороны анестезиолога такой риск становится меньше.
- можно повредить спинномозговую оболочку, нервы или сосуды, что вызовет серьезные осложнения.
- При ослаблении схваток могут понадобиться щипцы либо операция "кесарево сечение".
- При аллергии на анальгин могут возникнуть побочные явления:
- краткосрочная потеря сознания;
- реактивный спаечный эпидурит.
Риск аллергии минимизируется до нуля, так как перед родами проводится аллергическая проба.
- Возможно снижение тонуса дыхательных мышц при анестезии — последствия такого осложнения устраняются лицевой кислородной маской.
- При ЭА часто возникают такие симптомы:
- прострелы в спине в момент постановки катетера;
- ощущение тяжести в ногах и онемение;
- мышечная дрожь (реакция на введение катетера);
- головная боль и боль в спине.
Почти все симптомы — это кратковременные и быстро проходящие явления.
Однако головная боль и боль в спине может наблюдаться и дольше. Этому есть логичные и понятные объяснения.
Головная боль при эпидуральной анестезии
Головная боль — частое осложнение при спинальной анестезии. При эпидуральной анестезии такое возможно при проколе твердой мозговой оболочки и частичном проникновении церебральной жидкости в эпидуральное пространство.
Для уменьшения риска осложнения женщина должна соблюдать такие правила:
- Во время введения катетера (это происходит обычно 10 минут), а также его удаления нужно постараться не совершать ни малейшего движения, сохраняя одну и ту же позу.
- В течении последующих суток надо как можно больше лежать, так как боли возникают именно в тот момент, когда женщина садится или встает.
- Помогает умерить болевой синдром после анестезии обильное питье и прием обезболивающих средств.
Боли в спине после эпидуральной анестезии
Отзывы некоторых женщин:
- Боль в спине после родов не проходит в течение нескольких лет.
- Отнимаются ноги или слабость в ногах.
- В месте подведения катетера образовалась грыжа.
Больные уверены, что это произошло именно после эпидуральной анестезии, и клянут себя за то, что решились на подобное и лучше бы перетерпели тогда родовую боль.
Правы или нет эти женщины, не видя ни их, ни результаты обследований, сказать априори нельзя. Однако здесь причина может быть не в эпидуральной анестезии, а в следующих явлениях:
- хронических позвоночных патологиях, которые неизбежно обостряются во время и после беременности;
- смещении крестцово-подвздошных суставов во время родов.
Спондилолистез, смещения суставов, межпозвоночные грыжи — все эти послеродовые неприятности возникают не в одночасье. Процессы могут развиваться постепенно, а беременность и роды являются лишь их катализатором.
Противопоказания эпидуральной анестезии для беременных
Наличие вертеброгенных патологий — это противопоказание к эпидуральной анестезии.
Проблемы с позвоночником необходимо выявить еще в период беременности и обязательно предупредить о них анестезиолога.
Также противопоказаниями эпидуральной анестезии для беременных являются:
- анатомически узкий таз;
- крупный размер плода;
- неправильное положение плода.
Именно эти факторы часто приводят к тяжелым и наиболее болезненным родам, в которых обезболивание могло бы помочь, но его нельзя проводить.
Альтернатива в этом случае — кесарево сечение.
Несмотря на то, что эпидуральная анестезия сегодня производится во многих пренатальных центрах, выбор остается за будущей мамой: ей решать, как рожать — с обезболиванием или без.
Видео: Эпидуральная анестезия