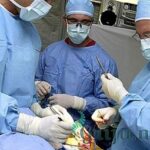
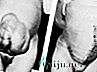
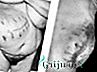
Послеоперационная вентральная грыжа — это выпячивание органов брюшной полости (петли кишечника, сальник и др.), за пределы брюшной стенки через послеоперационное пространство, рубец.
Послеоперационная грыжа выглядит как выпуклое образование на месте послеоперационного рубца, которое может вправляться в горизонтальном положении тела или при небольшом надавливании на него.
Наиболее часто вентральная грыжа появляется через 1-2 года после оперативного вмешательства.
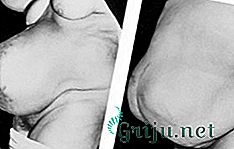
Фото: Послеоперационная грыжа
Послеоперационные грыжи классифицируют по:
- месту расположения — медиальные (срединные, верхние срединные и нижние срединные) и латеральные (нижние боковые, верхние боковые: право- и левосторонние);
- размеру грыжи — малые (до 4 см.), средние (5-15см), крупные (15-25см), обширные (26-35 см) и гигантские (40см и более);
- количеству грыжевых выпячиваний — множественные и одинарные;
- количеству камер грыжевого мешка — многокамерная и однокамерная;
- частоте возникновения — первичные и рецидивирующие.
Классификацию грыж необходимо учитывать при выборе метода их устранения.
В основном, послеоперационная грыжа формируется как следствие оперативного вмешательства на животе: после удаления аппендицита, операций по случаю острой кишечной непроходимости или перитонита, также нередки случаи образования послеоперационной грыжи после удаления желчного пузыря.
Часто возникновение грыж после экстренных операций, когда нет времени адекватно подготовить желудочно-кишечный тракт, после длительной тампонады или дренирования брюшной полости, при использовании некачественного шовного материала или воспалении, нагноении шва.
Предрасполагающим фактором является ожирение или, наоборот, истощение, неправильное поведение пациента в адаптационном, послеоперационном периоде.
У взрослых формирование послеоперационных грыж опасно таким осложнением, как закупорка кишечника каловыми массами, а также ущемлением грыжевого мешка.
Симптомы послеоперационной грыжи (признаки)
Из-за чего бы не появилась послеоперационная грыжа, диагностика ее не вызывает затруднений. Чаще всего, первое, на что обращает внимание пациент — припухлость в области послеоперационного шва. Но при небольшой грыже или ожирении больного этой жалобы может и не быть. В этом случае признаки послеоперационной грыжи следующие: жалобы на болевые ощущения, дискомфорт на месте рубца.
Также имеют место расстройства стула, частые запоры, метеоризм. Если операция была на почках или мочевыделительной системе, например, по поводу мочекаменной болезни (МКБ), то возможны дизурические явления. При осмотре обнаруживается опухолевидное образование в области послеоперационного рубца, как правило, с нечеткими границами. Грыжа увеличивается при натуживании, сгибании головы или покашливании.
Дифференциальный диагноз
Дифференциальная диагностика необходима для различения неотложного состояния — ущемленной послеоперационной грыжи и невправляемой послеоперационной грыжи.
Что делать, если у больного появились жалобы на внезапно резкую, нарастающую боль в месте послеоперационного рубца, появлении тошноты или рвоты, наличие крови в стуле и грыжа не вправляется в горизонтальном положении тела?
Следует незамедлительно обратиться к врачу, так как это явления симптоматики неотложного хирургического состояния — ущемления грыжи, сдавливания в грыжевых воротах!
При невправляемой грыже клиника не является острой, так как нет сдавливания грыжевого содержимого, кровоток не нарушен, но снижен — поэтому болит более продолжительно и менее интенсивно, ноющий характер боли.
Особую опасность также представляют собой послеоперационные грыжи на позвоночнике. Нередко они приводят к инвалидности пациента не только из-за сдавливания нервных окончаний, но и из-за значительного изменения подвижности позвоночника.
Лечение вентральной грыжи — операция
Лечение послеоперационной грыжи состоит в хирургической коррекции передней стенки живота, удалении грыжевого мешка и пластике дефекта.
Рассмотрим несколько основных способов, наиболее часто применяемых хирургами в настоящее время.
У пациентов молодого возраста, без тяжелых сопутствующих патологий, у которых имеется небольшая послеоперационная грыжа, лечение сводится к традиционной (натяжной) пластике, когда дефект брюшной стенки зашивается специальными хирургическими нерассасывающимися нитями. Операция достаточно проста в исполнении, однако могут возникнуть нарушения дыхания (чем опасна для жизни), а также достаточно частые рецидивы заболевания и выраженные боли после операции ограничивают применение данной методики.

Чаще используется ненатяжная герниопластика, проводимая для лечения вентральных грыж больших размеров (в том числе гигантских). В таких случаях сначала производится удаление послеоперационной грыжи, а затем устанавливается сетчатый имплантант (только у взрослых пациентов). Суть операции заключается в пришивании к тканям, окружающим место выхода грыжи, специальной синтетической "заплаты". После операции полипропиленовая сетка прорастает собственными тканями и надежно укрепляет брюшную стенку.
У данной методики ряд преимуществ:
- более легкий период восстановления после операции;
- малая частота рецидивов;
- возможно проведение абдоминолипопластики при больших и гигантских грыжах;
- отсутствие нарушений дыхания из-за чрезмерного натяжения тканей на животе;
- значительная надежность методики.
Но и имеется ряд недостатков (однако очень редких):
- вероятность отторжения трансплантата;
- специфические раневые осложнения (инфильтрат, нагноение, гематомы, свищи и др.);
- высокая цена эндопротезов;
- возможность возникновения спаек между сеткой и петлями кишечника и, как следствие, ранней кишечной непроходимости.
Наиболее признанной в настоящее время считаются эндохирургические операции.
Лапароскопическая герниопластика — технически совершенный и наиболее физиологичный способ операции, который чаще всего используется для лечения пациентов со сложными вентральными грыжами. Сетчатый трансплантат помещают в брюшную полость через лапароскопические отверстия к грыжевым воротам.
Достоинства метода:
- позволяет избежать больших объемов операций, что уменьшает травматичность;
- уменьшение болей в послеоперационном периоде;
- низкий процент рецидивов;
- практически исключены осложнения, связанные с операционной раной;
- снижение сроков пребывания в больнице и последующей реабилитации.
Основные недостатки:
- необходимость дорогостоящего оборудования;
- высокая стоимость эндопротеза с неадгезивным покрытием;
- специальная подготовка хирурга в проведении лапароскопии.
Несмотря на широкий выбор указанных здесь методов коррекции послеоперационной грыжи, операция назначается Вашим лечащим врачом, с учетом возраста, общего состояния Вашего организма, размеров грыжи. В любом случае, лечению без операции, как и лечению народными средствами, послеоперационная грыжа живота не поддается.
Профилактика вентральной грыжи
Независимо от того, в результате какого хирургического вмешательства появилась послеоперационная грыжа, профилактика ее проводится в нескольких направлениях:
- Лечение и профилактика раневых осложнений в раннем постоперационном периоде.
- Введение фибриногена и криопреципитата для ускорения репаративных процессов в ране.
- Правильный выбор доступа и атравматичное оперирование.
- Тщательная асептика во время операции.
- Адекватная подготовка пациента перед операцией и последующая реабилитация.
В настоящее время перспективным направлением профилактики является предупреждающее эндопротезирование у пациентов со слабостью передней брюшной стенки.
После хирургического вмешательства больной должен неукоснительно соблюдать врачебные рекомендации для профилактики грыжи: послеоперационная диета, ограничение физических нагрузок, своевременное опорожнение кишечника, нормализация веса, подбирается специальный бандаж для послеоперационной грыжи.